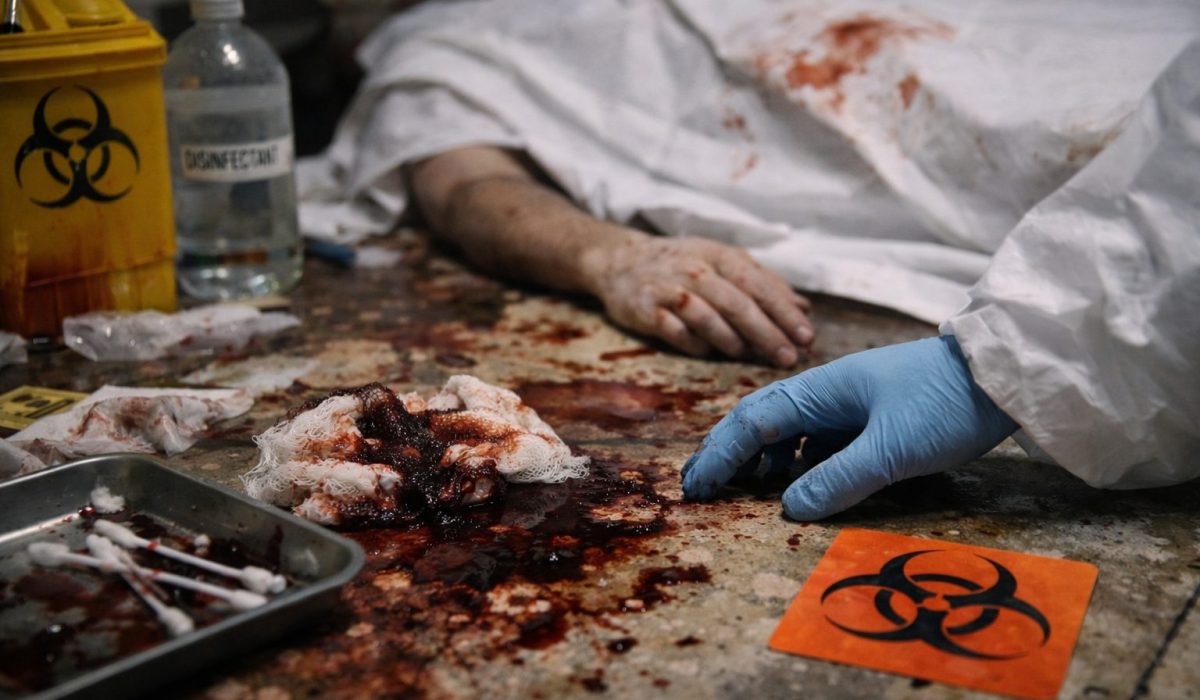
Lorsqu’une personne décède, beaucoup d’idées reçues circulent sur le danger supposé du corps et des fluides biologiques. En réalité, le risque n’est ni nul, ni uniforme, ni systématiquement élevé. Il dépend de plusieurs facteurs : la cause du décès, la présence éventuelle d’une infection transmissible, le temps écoulé depuis la mort, l’état de conservation du corps, la température ambiante, les gestes réalisés sur le défunt et le niveau de protection des personnes en contact avec lui. Les autorités sanitaires rappellent qu’un cadavre ne provoque pas automatiquement une épidémie, mais qu’une exposition directe à certains fluides peut tout de même transmettre des agents infectieux ou contaminer l’environnement immédiat si la manipulation est mal encadrée.
Le sujet mérite donc une approche sérieuse, nuancée et concrète. Parler des dangers des fluides biologiques après décès, ce n’est pas entretenir la peur, mais aider les familles, les aidants, les soignants, les agents funéraires, les personnels hospitaliers et tous les intervenants à distinguer le risque réel du fantasme. Le sang, les selles, les vomissements, certaines sécrétions respiratoires et d’autres liquides corporels peuvent présenter un risque dans des situations bien précises, notamment en cas de fuite de fluides, d’actes invasifs, de nettoyage inadapté, de transport sans précaution ou de décès lié à une maladie infectieuse particulière. Les recommandations officielles insistent sur les précautions standard, le port d’équipements adaptés, l’hygiène des mains, la maîtrise des projections et l’usage de contenants étanches lorsque cela est nécessaire.
Tous les fluides biologiques après décès ne présentent pas le même niveau de danger
Le premier point essentiel consiste à comprendre qu’il n’existe pas un seul risque uniforme applicable à tous les corps après décès. Les autorités sanitaires et de sécurité au travail distinguent les situations ordinaires des situations à haut risque. Dans la majorité des décès non liés à des maladies infectieuses hautement transmissibles, le danger existe surtout lors d’un contact direct avec certains fluides, d’une coupure, d’une piqûre, d’une projection sur les muqueuses ou d’une contamination de surfaces manipulées ensuite sans protection. Autrement dit, le simple fait d’être dans la même pièce qu’un défunt n’équivaut pas à une exposition biologique dangereuse. Le problème apparaît quand il y a un contact non protégé avec des fluides potentiellement infectieux ou avec du matériel souillé.
Cette nuance est capitale pour éviter deux erreurs opposées. La première erreur est la banalisation : considérer qu’un corps après décès n’exige aucune précaution particulière. La seconde est la panique : imaginer qu’un corps est forcément très contagieux pour toute personne présente. Les publications de l’OMS indiquent clairement qu’après une catastrophe naturelle, les corps ne provoquent pas en règle générale d’épidémies dans la population générale. En revanche, les professionnels qui manipulent les dépouilles peuvent être exposés à certains agents pathogènes, notamment si le défunt était infecté ou si les fluides biologiques sont libérés et manipulés sans mesures adaptées. Cette différence entre risque communautaire et risque professionnel est l’une des clés de compréhension du sujet.
Il faut aussi rappeler que le terme “fluides biologiques” couvre des réalités très différentes. Le sang attire le plus l’attention à juste titre, car il est historiquement associé au risque de transmission d’agents pathogènes comme les virus des hépatites ou le VIH dans un contexte d’exposition au sang. Mais d’autres fluides peuvent aussi être problématiques selon le contexte : vomissements, selles, sécrétions respiratoires, liquide pleural, liquides drainés, urine lorsqu’elle souille d’autres matières organiques, ou mélanges de liquides difficilement identifiables. Les recommandations OSHA sur les précautions universelles rappellent justement qu’en pratique, lorsqu’il est difficile de distinguer les fluides présents ou qu’ils sont mélangés, il faut raisonner comme s’ils étaient potentiellement infectieux.
En pratique, cela signifie que le danger ne doit pas être évalué seulement à partir de l’apparence visible du corps. Un corps proprement préparé, contenu et manipulé par du personnel formé peut présenter un niveau de risque maîtrisé. À l’inverse, un corps dont les fluides fuient, dans une pièce chaude, manipulé sans gants ou avec du matériel improvisé, peut créer une exposition nettement plus importante. Le vrai sujet n’est donc pas uniquement “le fluide biologique après décès”, mais la combinaison entre le type de fluide, le mode d’exposition, la maladie éventuelle du défunt et la qualité des gestes de prévention.
Le sang reste l’un des fluides les plus surveillés après un décès
Parmi tous les fluides biologiques, le sang demeure celui qui justifie le plus de vigilance. Les normes de sécurité au travail sur les agents transmissibles par le sang reposent sur un principe central : traiter tout sang humain et certains autres fluides comme potentiellement infectieux. Cette approche ne signifie pas que chaque exposition entraîne une contamination, mais qu’il serait imprudent d’attendre une confirmation biologique pour se protéger. C’est particulièrement vrai après décès, car les intervenants n’ont pas toujours accès immédiatement au dossier médical complet, à la cause précise du décès ou au statut infectieux exact du défunt.
Le danger principal vient du fait que le sang peut contenir des agents pathogènes transmissibles lors d’une exposition percutanée ou muqueuse. Une piqûre accidentelle avec un dispositif souillé, une coupure avec un objet contaminé, une projection dans l’œil ou sur une peau lésée ne relèvent pas d’un risque théorique. C’est pourquoi les procédures professionnelles insistent autant sur l’élimination sécurisée des objets tranchants, l’interdiction des gestes hasardeux et l’utilisation d’équipements de protection adaptés. Dans le contexte post-mortem, ces situations peuvent survenir lors du déplacement du corps, de soins de présentation, d’actes médico-légaux, de nettoyage du lieu de décès ou de l’ouverture de dispositifs médicaux encore en place.
Un point souvent sous-estimé est la présence de sang sec, coagulé ou mêlé à d’autres substances. Beaucoup de personnes pensent qu’un risque n’existe qu’en présence de sang liquide très visible. En réalité, la prudence reste de mise dès lors qu’il existe une possibilité de contact avec des résidus sanguins, des textiles souillés, des matériels piquants ou des surfaces contaminées. Les recommandations professionnelles ne demandent pas aux intervenants de déterminer à l’œil nu la dangerosité exacte de chaque souillure : elles imposent de considérer les expositions plausibles comme sérieuses et de mettre en place les protections correspondantes.
Pour les familles, cela veut dire qu’un décès à domicile n’exige pas une peur panique du corps, mais interdit clairement les manipulations improvisées lorsqu’il existe du sang, des drains, des dispositifs invasifs, des plaies ouvertes ou une cause infectieuse possible. Pour les professionnels, cela veut dire que la maîtrise du risque sanguin passe par la routine : gants adaptés, hygiène des mains, prévention des piqûres, contenants pour objets tranchants, nettoyage et désinfection conformes, limitation des gestes inutiles et traçabilité des incidents d’exposition. Le sang n’est pas le seul danger, mais c’est le fluide qui structure historiquement la plupart des protocoles de sécurité post-mortem.
Les selles, vomissements et fuites digestives peuvent contaminer l’environnement proche
Lorsqu’on parle des dangers des fluides biologiques après décès, les selles et les vomissements sont parfois moins évoqués que le sang. Pourtant, ils peuvent représenter un risque concret, notamment en cas de fuite digestive, d’incontinence terminale, de diarrhée infectieuse avant le décès ou de contamination de l’eau et des surfaces. L’OMS et l’OSHA signalent que les personnes qui manipulent des corps peuvent être exposées non seulement à des virus transmissibles par le sang, mais aussi à des bactéries responsables de maladies diarrhéiques comme Shigella ou Salmonella. Cette réalité est particulièrement importante dans les contextes de catastrophe, d’insalubrité, de chaleur ou de manipulation prolongée sans nettoyage approprié.
Le risque ici ne tient pas seulement au contact direct avec les matières. Il tient aussi à la contamination secondaire de l’environnement : draps souillés, brancards, sacs mortuaires, sols, poignées, véhicules de transport, surfaces de préparation ou linge manipulé ensuite sans précaution. Une personne peut ne jamais toucher directement le défunt et pourtant entrer en contact avec des matières biologiques déposées sur une surface. C’est précisément pour cette raison que les recommandations internationales insistent sur la disponibilité de matériel de nettoyage et de désinfection, sur l’étanchéité des contenants et sur la limitation des fuites dès la prise en charge du corps.
Dans certains cas, la confusion vient du fait que ces fluides ne présentent pas tous le même risque infectieux selon la cause du décès. Une incontinence terminale chez une personne décédée sans maladie infectieuse connue n’a pas le même niveau d’alerte qu’une diarrhée dans un contexte de maladie entérique sévère, de choléra suspecté ou d’environnement collectif exposé à une contamination de l’eau. L’OMS rappelle que les corps ne déclenchent pas en général des épidémies massives, mais elle souligne aussi le risque de fuite de matières fécales dans l’eau potable ou à proximité de celle-ci. Cette précision est fondamentale : le risque post-mortem digestif devient nettement plus préoccupant lorsqu’il se combine avec un problème d’assainissement ou de manipulation inadéquate.
Pour un lecteur orienté pratique, la bonne lecture est simple : en présence de vomissements, de diarrhée, de fuites digestives ou de linge souillé après décès, il faut raisonner en termes de contamination des mains, des gants, des vêtements et des surfaces. Toute gestion improvisée augmente le nombre de points de contact et donc la probabilité d’exposition. Ce type de situation justifie un encadrement professionnel, des protections adaptées, des circuits de nettoyage sûrs et une attention particulière aux objets, textiles et matériels qui quittent la pièce ou changent de mains.
Les sécrétions respiratoires gardent une importance particulière dans certains décès infectieux
Le risque respiratoire après décès a été particulièrement médiatisé lors de la pandémie de COVID-19, mais il ne concerne pas uniquement cette maladie. Les sécrétions respiratoires, les projections et les surfaces contaminées autour du défunt peuvent poser un problème dans certaines situations précises, surtout lorsqu’il s’agit d’infections transmissibles par gouttelettes, contact rapproché ou procédures générant des éclaboussures. Les recommandations européennes sur la manipulation des corps de personnes décédées avec suspicion ou confirmation de COVID-19 rappellent qu’il faut se protéger de toute exposition aux fluides corporels infectés, aux objets contaminés et aux surfaces environnementales souillées, avec au minimum des gants et une blouse imperméable à manches longues pour les intervenants directement exposés.
Cette prudence ne doit pas être transformée en affirmation excessive du type “tout corps continue à contaminer l’air autour de lui pendant longtemps”. Ce n’est pas ce que disent les recommandations générales. Le danger réside surtout dans le contact direct, les manipulations rapprochées, certaines procédures et l’exposition aux sécrétions ou surfaces souillées. Dans le cas du COVID-19, le CDC a indiqué que les précautions standard restaient appropriées pour prévenir le contact direct avec des matières infectieuses, les blessures percutanées et les autres dangers liés au déplacement et à la prise en charge post-mortem. Cela montre bien que le risque respiratoire après décès se gère d’abord comme un risque de contact et de projection dans un cadre professionnel organisé.
Le sujet devient plus sensible lorsque le décès concerne une maladie hautement transmissible ou à forte gravité. Dans ces cas, l’exposition aux sécrétions respiratoires ne doit jamais être minimisée. Les documents de santé publique prévoient alors des exigences plus strictes, concernant non seulement les équipements de protection, mais aussi le nombre de personnes autorisées à manipuler le corps, la fermeture des sacs, le nettoyage des surfaces et les mesures de décontamination. L’idée générale reste la même : plus la maladie en cause est dangereuse ou plus la manipulation est invasive, plus le contrôle des sécrétions et des contacts doit être rigoureux.
Pour les proches, cela signifie qu’il faut éviter de transposer des protocoles professionnels à domicile de manière approximative. Le bon réflexe n’est pas de multiplier les gestes, mais de réduire les expositions inutiles et de faire intervenir les services compétents lorsque la cause du décès comporte un volet infectieux. Pour les professionnels, cela signifie que la gestion des sécrétions respiratoires ne doit jamais être pensée isolément : elle s’inscrit dans une chaîne complète de prévention comprenant transport, ensachage si nécessaire, hygiène des mains, nettoyage de l’environnement et limitation du nombre d’intervenants exposés.
Le risque infectieux dépend énormément de la cause du décès
L’une des erreurs les plus fréquentes dans les contenus grand public est de parler du danger des fluides biologiques après décès comme s’il s’agissait d’un risque figé. En réalité, la cause du décès change profondément l’évaluation du danger. Une personne décédée d’un infarctus sans infection transmissible connue, dans un environnement maîtrisé, n’expose pas au même niveau de risque qu’une personne décédée d’une fièvre hémorragique virale, d’une infection entérique sévère, d’une maladie à prions ou d’une affection respiratoire hautement contagieuse. Les recommandations internationales sont constantes sur ce point : il faut adapter les précautions au contexte clinique, au diagnostic suspecté ou confirmé et au type de manipulation réalisée.
Cette dépendance à la cause du décès a une conséquence pratique très importante : on ne peut pas raisonner correctement uniquement à partir de l’apparence du corps ou du temps écoulé depuis la mort. Un corps peut sembler intact et pourtant nécessiter des précautions spécifiques parce que la maladie en cause impose une gestion renforcée. À l’inverse, un corps marqué par des écoulements ou un début de décomposition peut surtout relever d’un risque de contamination des surfaces et de manipulation, sans pour autant correspondre à une maladie à très haute transmissibilité. C’est pour cela que les protocoles sérieux reposent sur l’information médicale disponible et non sur des impressions visuelles.
Les cas de fièvres hémorragiques virales illustrent bien cette logique. Le CDC précise que les virus responsables de ces maladies peuvent être transmis dans les contextes de prise en charge post-mortem si les restes humains sont manipulés de manière non sécurisée. D’où des mesures renforcées : personnel formé, équipements de protection complets, sacs adaptés et décontamination à chaque étape. On est ici très loin de la gestion standard d’un décès ordinaire. Employer le même niveau de langage pour tous les cas serait donc trompeur pour le lecteur.
La même prudence s’applique, dans un registre différent, aux maladies à prions comme la maladie de Creutzfeldt-Jakob. Le CDC a publié des recommandations spécifiques pour les professionnels funéraires, en insistant sur des mesures de contrôle adaptées au transport, à la préparation et à la désinfection. Cela montre qu’après décès, le risque biologique ne se limite pas aux virus respiratoires ou transmissibles par le sang. Certaines pathologies rares imposent des précautions ciblées, parce que leur agent causal résiste ou se comporte différemment des agents infectieux les plus connus du grand public.
Les maladies hautement infectieuses changent totalement les règles de manipulation
Lorsqu’un décès est lié à une maladie hautement infectieuse, la question des fluides biologiques ne peut plus être gérée avec un simple niveau de prudence standard. Les recommandations du CDC sur les fièvres hémorragiques virales sont explicites : des virus responsables de ces maladies peuvent se transmettre dans le cadre de la prise en charge des restes humains si les procédures sont insuffisantes. Dans ces situations, la problématique ne se limite pas au contact avec un fluide visible. Elle englobe tout l’environnement de travail : tissus souillés, emballage du corps, surfaces, matériels, vêtements de protection, véhicules et gestion de la décontamination après manipulation.
Ce changement d’échelle est important à expliquer aux lecteurs, car il évite deux confusions. D’abord, non, tous les décès ne relèvent pas de protocoles extrêmes. Ensuite, oui, certains décès justifient réellement un niveau de contrôle très élevé. Le risque devient alors professionnel, procédural et organisationnel. Le problème ne se résume plus à “mettre des gants” : il faut des personnels formés, des circuits d’intervention, des équipements adaptés au niveau de danger, des séquences de retrait de l’équipement sans auto-contamination et une décontamination rigoureuse des surfaces et matériels utilisés.
Les recommandations européennes sur les corps de personnes décédées avec suspicion ou confirmation de COVID-19 ont également rappelé cette logique graduée. Elles précisent que les intervenants doivent se protéger de l’exposition aux fluides corporels infectés, aux objets contaminés et aux surfaces souillées, avec des exigences minimales d’équipement et une attention particulière à la chaîne de manipulation du corps. Même si le niveau de danger et les protocoles ne sont pas identiques à ceux des fièvres hémorragiques virales, le principe reste le même : le contexte infectieux du décès modifie la manière d’évaluer et de gérer les fluides biologiques.
Pour un article orienté client, il faut dire les choses clairement : un proche ne doit jamais improviser la prise en charge d’un corps lorsque le décès est lié à une maladie hautement transmissible, suspectée ou confirmée. Le bon réflexe est de limiter les manipulations, d’éviter tout contact direct avec les fluides, de ne pas chercher à nettoyer ou déplacer le corps sans instruction et de laisser intervenir les professionnels compétents. À ce niveau de risque, la bonne volonté ne remplace ni la formation ni l’équipement.
Le temps après le décès et la décomposition augmentent surtout les problèmes de fuite, d’hygiène et de surface
Beaucoup de personnes supposent que plus le temps passe après le décès, plus le corps devient immédiatement “contagieux” au sens large. La réalité est plus nuancée. L’OMS souligne que la plupart des agents responsables de maladies ne survivent pas longtemps dans le corps après la mort et qu’il n’existe pas de preuve montrant que les cadavres issus de catastrophes naturelles provoquent des épidémies généralisées dans la population. Cela ne signifie pas l’absence de danger, mais cela corrige un mythe : la décomposition n’équivaut pas automatiquement à une explosion de contagiosité.
En revanche, le temps qui passe augmente très souvent les problèmes pratiques de gestion des fluides. À mesure que le corps évolue, des fuites peuvent apparaître ou s’aggraver, des tissus et draps peuvent être davantage souillés, les odeurs augmentent, les surfaces peuvent être contaminées plus largement, et le nettoyage devient plus complexe. Le risque concret pour les intervenants se déplace alors vers le contact avec des écoulements, les projections accidentelles, la contamination des mains, des vêtements, des chaussures et du matériel de transport. Autrement dit, le facteur temps renforce souvent le risque de manipulation et d’environnement, même si le mythe d’un danger épidémique général est infondé.
La température ambiante joue également un rôle. Dans un environnement chaud ou mal ventilé, les évolutions post-mortem sont plus rapides, ce qui complique la maîtrise des fluides et des odeurs. C’est l’une des raisons pour lesquelles les recommandations pratiques insistent sur la rapidité de la prise en charge, l’utilisation de dispositifs étanches et la limitation des manipulations. Le fait de contenir correctement le corps et de sécuriser le transport ne relève pas uniquement de la dignité du défunt ; c’est aussi une mesure de prévention contre la propagation de souillures biologiques et la contamination du milieu proche.
Pour les familles, ce point a une portée très concrète. Plus un corps reste longtemps sans prise en charge adaptée, plus il est difficile de gérer les fluides de manière sûre. Ce n’est donc pas le moment de multiplier les interventions improvisées, de changer plusieurs fois les draps ou de déplacer le défunt à plusieurs sans protection minimale. Pour les professionnels, cela rappelle qu’une bonne organisation logistique réduit une grande partie du risque : matériel disponible, contenant approprié, limitation des manipulations et nettoyage planifié dès le départ.
Les coupures, piqûres et gestes invasifs sont parfois plus dangereux que le contact simple
Quand on évoque les dangers des fluides biologiques après décès, on imagine souvent un risque lié à un simple toucher. Or, les expositions les plus problématiques sont fréquemment liées à des gestes techniques ou à des accidents de manipulation : piqûre avec une aiguille restée en place, coupure avec un objet tranchant, contact du sang ou d’un autre fluide avec une plaie préexistante, projection dans les yeux ou les muqueuses. Les standards OSHA sur les agents transmissibles par le sang mettent justement l’accent sur les contrôles de pratique et sur la prévention des accidents percutanés, car c’est par ces voies que le risque de transmission est le plus structurant dans les milieux professionnels.
Le contexte post-mortem peut cumuler plusieurs facteurs favorisant ce type d’accident. Des dispositifs médicaux peuvent encore être présents. Des objets souillés peuvent se trouver dans l’environnement immédiat. Certaines manipulations nécessitent de soulever, tourner, habiller ou préparer le corps dans des espaces réduits. Le stress émotionnel joue aussi, surtout à domicile ou dans des contextes de décès brutal. On comprend alors pourquoi les procédures de sécurité ne se limitent pas au port de gants : elles portent aussi sur la manière de manipuler le corps, sur la sécurisation des objets tranchants et sur l’organisation du poste de travail.
Pour les proches, la règle devrait être simple : ne jamais retirer seuls des aiguilles, cathéters, dispositifs invasifs ou matériels médicaux si aucune compétence ne le justifie. Beaucoup d’incidents d’exposition proviennent de gestes effectués “pour aider” ou “pour remettre en ordre” sans évaluation du risque. Le contact simple avec une peau intacte n’a pas le même profil de danger qu’une piqûre ou une projection oculaire. Cette distinction doit être comprise par tous, car elle permet de cibler les vrais comportements à éviter.
Pour les professionnels, cette réalité impose une discipline technique constante. Un seul accident percutané peut transformer une situation apparemment maîtrisée en exposition professionnelle sérieuse. C’est pourquoi les mesures de prévention restent valables après décès comme durant la prise en charge du vivant : matériel sécurisé, élimination correcte des objets piquants ou coupants, limitation des gestes superflus, lavage ou désinfection des mains après retrait des gants, et protocole immédiat en cas d’exposition accidentelle.
Les surfaces, vêtements et objets souillés deviennent des vecteurs indirects de risque
L’un des aspects les plus mal compris du sujet est le rôle de l’environnement. Beaucoup de personnes pensent uniquement au corps et oublient que les fluides biologiques peuvent contaminer tout ce qui l’entoure : draps, vêtements, housses, brancards, poignées, sols, seaux, gants, chaussures, appareils de transport ou surfaces de préparation. Or, dans de nombreuses situations, la contamination indirecte par les mains ou par le matériel joue un rôle central dans l’exposition. Les recommandations du CDC, de l’OMS et de l’ECDC insistent toutes sur la nécessité de disposer de produits de nettoyage et de désinfection, de protéger les intervenants et de décontaminer les environnements exposés.
Cette logique est très importante en cas de décès à domicile ou dans un établissement. Une chaise, un matelas, une rampe de lit, une poignée de porte ou un véhicule peuvent être souillés sans que cela soit immédiatement visible. Si plusieurs personnes circulent ensuite sans hygiène des mains ni gants adaptés, le nombre d’expositions potentielles augmente rapidement. Le danger ne consiste pas forcément en une transmission immédiate à chaque contact, mais en une multiplication des occasions de toucher une matière contaminée puis son visage, une plaie, un téléphone, un vêtement ou un autre objet partagé.
Les protocoles professionnels insistent donc sur un principe fondamental : contrôler la chaîne de contamination. Cela implique de savoir ce qui est propre, ce qui est souillé, ce qui doit être désinfecté, ce qui doit être éliminé et ce qui peut être déplacé. Les familles n’ont pas toujours les moyens matériels ou les connaissances pour organiser ce tri de façon sûre, surtout sous le choc émotionnel. C’est pourquoi l’intervention de professionnels formés constitue souvent la mesure la plus protectrice, y compris lorsque le risque infectieux intrinsèque n’est pas maximal. Une mauvaise gestion environnementale transforme facilement un incident localisé en problème diffus.
Du point de vue client, le message utile est le suivant : le danger des fluides biologiques après décès ne se voit pas seulement sur le corps. Il se prolonge sur les matériaux, les textiles et les objets. Toute prestation sérieuse de prise en charge doit donc inclure non seulement le transport ou la préparation du défunt, mais aussi la maîtrise des surfaces souillées, des déchets et des circuits de nettoyage. C’est souvent cette partie invisible du travail qui fait la différence entre une gestion rassurante et une situation mal maîtrisée.
Les proches ne courent pas tous le même risque que les professionnels
Une confusion très répandue consiste à croire que le risque est identique pour tout le monde. Or, les textes de l’OMS et des autorités de santé distinguent clairement les personnes qui manipulent les corps de manière directe et répétée de la population générale. Les proches qui se recueillent en présence du défunt ne sont pas exposés au même niveau de danger qu’un intervenant qui soulève le corps, gère des fuites, nettoie des surfaces contaminées, retire des objets, transporte la dépouille ou pratique des soins de préparation. Cette différence ne doit pas conduire à l’imprudence, mais elle permet d’éviter des discours inutilement anxiogènes.
Le niveau de risque augmente avec la fréquence et l’intensité de l’exposition. Un professionnel funéraire, un aide-soignant, un agent mortuaire, un médecin légiste ou un technicien de laboratoire post-mortem peut être confronté à des fluides biologiques de façon répétée, parfois sur des corps infectieux, parfois avec des dispositifs invasifs ou des gestes techniques. Son risque cumulé n’a rien à voir avec celui d’un membre de la famille qui n’effectue aucune manipulation. C’est pour cette raison que les organismes comme l’OSHA imposent des plans de prévention, des formations, des équipements et des procédures spécifiques pour les travailleurs exposés.
Pour les familles, cela signifie que le plus important n’est pas d’adopter un comportement pseudo-médical, mais d’éviter les manipulations inutiles et de suivre les indications des professionnels. Tenter de remplacer un protocole métier par des gestes improvisés peut paradoxalement créer plus de risque. Le bon niveau de prudence pour un proche n’est pas nécessairement le même que pour une équipe de prise en charge spécialisée, parce que la nature des gestes n’est pas la même.
Cette distinction a aussi une valeur psychologique. Beaucoup de familles culpabilisent à l’idée d’avoir approché le défunt, touché un drap ou été présentes dans la pièce. Le discours rigoureux consiste à évaluer l’exposition réelle : y a-t-il eu contact direct avec un fluide biologique, une projection, une coupure, une plaie, un geste de soin ou une maladie hautement transmissible en cause ? Sans cette analyse, on remplace l’information par l’angoisse. Un bon contenu sur le sujet doit donc rassurer sans nier les cas où le risque devient concret.
Les équipements de protection et l’hygiène des mains restent la base de la prévention
Malgré la diversité des situations, un socle de prévention revient dans toutes les recommandations sérieuses : hygiène des mains, port de gants appropriés, protection du corps en cas de projections ou de contact avec des fluides, contrôle des surfaces, limitation des manipulations, et dispositifs étanches lorsque des fuites sont possibles. L’OMS souligne que les personnes amenées à s’occuper d’un corps doivent disposer de moyens d’hygiène des mains, d’équipements de protection individuelle et de fournitures pour le nettoyage et la désinfection. Cette logique peut sembler simple, mais elle résume l’essentiel de la prévention efficace.
L’hygiène des mains est souvent sous-estimée parce qu’elle paraît élémentaire. Pourtant, dans les situations de manipulation de fluides biologiques, les mains sont la principale interface entre le corps, l’environnement, le visage, les vêtements et les objets partagés. Les gants ne remplacent pas cette étape. Ils réduisent le risque de contact direct, mais ils deviennent eux-mêmes des surfaces potentiellement contaminées. Sans retrait correct et sans hygiène des mains ensuite, ils peuvent faussement rassurer tout en propageant les souillures sur d’autres surfaces.
Le type d’équipement dépend du contexte. Dans certains cas, des gants et une blouse imperméable suffisent à couvrir l’exposition prévisible. Dans d’autres, notamment lorsque des projections sont possibles ou que la maladie en cause l’exige, il faut une protection supplémentaire. Les textes du CDC et de l’ECDC sur certains décès infectieux montrent bien que l’EPI n’est pas un accessoire standardisé une fois pour toutes, mais un outil ajusté au niveau de danger et à la nature du geste effectué.
Pour un client qui cherche une réponse claire, il faut retenir ceci : une prestation sérieuse de gestion d’un corps et de ses fluides biologiques doit pouvoir expliquer comment sont protégés les intervenants, comment les mains sont désinfectées, comment les surfaces sont traitées et comment les fuites sont contenues. Si ces réponses sont floues, le niveau de confiance doit baisser. En matière de fluides biologiques après décès, la sécurité repose moins sur de grandes promesses que sur des gestes de base exécutés sans faille.
Le transport et le conditionnement du corps influencent directement le niveau de sécurité
Le danger des fluides biologiques après décès ne se joue pas seulement au moment du constat de décès ou de la préparation du corps. Le transport constitue aussi une étape décisive. Un corps mal conditionné, dont les fluides peuvent fuir pendant le déplacement, expose davantage les intervenants, le véhicule, le matériel et parfois même les lieux de passage. À l’inverse, un conditionnement adapté réduit considérablement le risque de contamination de l’environnement. Les recommandations de l’OMS et du CDC évoquent l’usage d’un sac étanche ou d’un dispositif approprié lorsque la situation le justifie, ainsi que la désinfection externe lorsque cela fait partie du protocole applicable.
Le rôle du conditionnement est double. D’abord, il limite les contacts directs avec les fluides. Ensuite, il réduit les contaminations secondaires des surfaces et du matériel de transport. Dans les contextes à risque infectieux particulier, cette étape prend encore plus d’importance, car elle s’inscrit dans une chaîne de sécurité allant du lieu du décès jusqu’au lieu de conservation, de présentation ou d’analyse médico-légale. Un maillon faible lors du transport peut annuler une partie des précautions prises en amont.
Pour les familles, la qualité du transport est souvent difficile à évaluer, car elle se déroule rapidement et hors de leur champ de connaissance technique. Pourtant, c’est un excellent indicateur du sérieux d’un intervenant. Une équipe préparée anticipe les fuites, protège les points de contact, sécurise le véhicule, distingue le matériel propre du matériel souillé et sait quoi désinfecter ensuite. Une équipe improvisée se contente de déplacer le corps sans penser à la chaîne globale de contamination. Le risque client n’est pas uniquement sanitaire ; il est aussi organisationnel, émotionnel et réputationnel pour les acteurs qui interviennent.
Dans un article orienté service, il est donc pertinent d’insister sur ce point : lorsqu’un client s’interroge sur les dangers des fluides biologiques après décès, il doit aussi regarder comment le corps est pris en charge logistiquement. Un bon transport n’est pas un simple déplacement. C’est une opération de sécurité, de dignité et de maîtrise du risque, dès le premier contact avec le corps jusqu’à la fin du parcours.
Les idées reçues sur les épidémies provoquées par les corps après décès sont souvent fausses
Il est indispensable de corriger un mythe très répandu : non, les corps des personnes décédées ne provoquent pas automatiquement des épidémies massives. L’OMS l’a rappelé à plusieurs reprises, notamment à propos des catastrophes naturelles et des conflits. La croyance selon laquelle les dépouilles seraient à elles seules la source d’épidémies généralisées n’est pas soutenue par les données disponibles dans la majorité des contextes. Cette mise au point est essentielle, car elle évite des réactions contre-productives, des décisions brutales et une stigmatisation inutile des défunts et de leurs familles.
Mais corriger ce mythe ne revient pas à affirmer que les fluides biologiques après décès sont inoffensifs. Le vrai message est plus précis : le risque existe surtout pour les personnes qui manipulent les corps ou les fluides, surtout si le défunt était porteur d’une infection transmissible, si l’environnement est contaminé ou si la gestion des souillures est défaillante. Il peut aussi exister un risque lié à la contamination de l’eau dans certaines circonstances. On n’est donc ni dans le “danger partout” ni dans le “danger nulle part”. On est dans une logique de risques ciblés, identifiables et évitables.
Cette nuance a des conséquences concrètes pour la communication professionnelle. Un acteur sérieux ne dramatise pas sans raison, mais ne banalise pas non plus. Il explique quelles expositions comptent vraiment : contact direct avec des fluides, projection, coupure, piqûre, surfaces souillées, transport non étanche, gestes techniques, maladie infectieuse en cause. Il distingue la proximité émotionnelle avec le défunt de l’exposition biologique effective. Et il sait dire quand la situation sort du cadre habituel.
Pour le lecteur, ce point est libérateur. Il permet d’aborder le sujet avec rigueur plutôt qu’avec peur. Comprendre que les dangers des fluides biologiques après décès sont réels mais contextualisés aide à poser les bonnes questions, à choisir les bons professionnels et à éviter les erreurs de manipulation. L’objectif n’est pas de transformer chaque décès en scène biologique extrême, mais de rappeler qu’une gestion sérieuse des fluides protège à la fois la santé, la dignité et la sérénité des proches.
Le vrai enjeu pour les familles et les professionnels est la maîtrise du risque, pas la peur du corps
À ce stade, l’enseignement le plus utile est sans doute celui-ci : parler des dangers des fluides biologiques après décès doit conduire à une meilleure maîtrise du risque, pas à une peur irrationnelle du défunt. Les textes de santé publique convergent vers une même idée. Le corps d’une personne décédée doit être traité avec dignité, respect et précautions adaptées. Le danger n’est pas une fatalité. Il devient maîtrisable dès lors que l’on identifie les voies d’exposition pertinentes, que l’on adapte les protections, que l’on limite les gestes inutiles et que l’on s’appuie sur des intervenants formés lorsque la situation l’exige.
Pour les familles, la maîtrise du risque passe d’abord par la compréhension de leurs limites. Il n’est pas nécessaire d’être technicien du risque biologique pour adopter les bons réflexes. En revanche, il est utile de savoir quand ne pas intervenir, quand éviter tout contact avec des fluides, quand signaler une maladie infectieuse connue ou suspectée, et quand demander une prise en charge professionnelle. Le danger augmente généralement quand des proches essaient de tout faire seuls, sans information claire, dans un moment émotionnellement éprouvant.
Pour les professionnels, la maîtrise du risque s’évalue sur des éléments concrets : formation, protocoles, équipements, gestion des expositions accidentelles, connaissance des situations à risque infectieux particulier, contrôle des surfaces, transport sécurisé, élimination des déchets souillés et coordination entre intervenants. Le client ne voit pas toujours tous ces éléments, mais il en subit directement les conséquences positives ou négatives. Une chaîne de prise en charge bien organisée évite une grande partie des incidents, des inquiétudes et des erreurs.
Sur le fond, c’est sans doute la meilleure manière de répondre à la question “quels sont les dangers des fluides biologiques après décès ?” : ce sont des dangers réels, ciblés, variables et principalement liés au contact direct, aux projections, aux blessures, aux surfaces souillées, aux fuites non maîtrisées et aux maladies infectieuses particulières. Ce ne sont pas des dangers imaginaires, mais ils ne justifient pas non plus une vision catastrophiste de tous les décès. Ce qu’il faut, c’est une lecture professionnelle, concrète et proportionnée.
Les 12 informations à retenir pour un client qui cherche une réponse claire
Pour terminer la partie explicative, il est utile de reformuler le sujet sous un angle très opérationnel. Premièrement, tous les fluides biologiques après décès ne présentent pas le même niveau de danger. Deuxièmement, le sang reste un fluide particulièrement surveillé, en raison des expositions au sang et aux objets souillés. Troisièmement, les selles, vomissements et fuites digestives peuvent contaminer l’environnement et les surfaces proches. Quatrièmement, les sécrétions respiratoires deviennent un sujet majeur dans certains décès infectieux. Cinquièmement, la cause du décès détermine fortement le niveau de risque réel. Sixièmement, les maladies hautement infectieuses imposent des protocoles spécifiques nettement renforcés.
Septièmement, le temps après décès augmente souvent les problèmes de fuite, de souillure et de gestion de l’environnement plus qu’un prétendu risque épidémique généralisé. Huitièmement, les coupures, piqûres et projections sont souvent plus dangereuses qu’un simple contact non exposant. Neuvièmement, les objets, vêtements et surfaces souillés peuvent devenir des vecteurs indirects de contamination. Dixièmement, les proches n’ont pas le même niveau d’exposition que les professionnels qui manipulent le corps. Onzièmement, les équipements de protection, l’hygiène des mains et le nettoyage rigoureux restent le cœur de la prévention. Douzièmement, le transport et le conditionnement du corps influencent directement la sécurité globale.
Pour un client, cette synthèse a une valeur très pratique. Elle aide à poser les bonnes questions à une entreprise funéraire, à un établissement ou à un prestataire spécialisé. Les bons interlocuteurs ne répondent pas de manière vague. Ils expliquent comment ils protègent les intervenants, comment ils limitent les fuites, comment ils gèrent les surfaces souillées, comment ils adaptent leurs protocoles à la cause du décès et comment ils réagissent face à un contexte infectieux particulier. Quand ces réponses sont structurées, le niveau de confiance monte naturellement.
À l’inverse, un discours flou du type “il n’y a jamais aucun risque” ou “tout est extrêmement dangereux en permanence” doit alerter. Les deux positions sont erronées. La bonne approche est une approche graduée, documentée et professionnelle. C’est précisément ce que rappellent les grandes institutions sanitaires : le risque existe, mais il se comprend et se maîtrise par des précautions adaptées, par une bonne organisation et par une lecture réaliste des situations. C’est cette capacité de discernement qui protège vraiment les personnes après un décès.
Repères utiles pour choisir une prise en charge rassurante
| Point de vigilance client | Pourquoi c’est important | Ce qu’un professionnel sérieux doit prévoir | Bénéfice concret pour le client |
|---|---|---|---|
| Évaluation de la cause du décès | Le niveau de risque dépend du contexte infectieux et des fluides en cause | Adapter les précautions au diagnostic connu ou suspecté | Évite les sous-réactions comme les excès inutiles |
| Gestion des fluides visibles | Les fuites augmentent les contacts directs et les souillures de surface | Contention des fuites, protections adaptées, matériel absorbant et conditionnement approprié | Réduit l’exposition des proches et des intervenants |
| Protection des intervenants | Les expositions par contact, projection, piqûre ou coupure sont les plus sensibles | Gants, blouses, EPI adaptés au contexte, retrait sécurisé | Réduit le risque d’incident professionnel et de contamination croisée |
| Hygiène des mains | Les mains transmettent facilement les souillures du corps vers l’environnement | Hygiène des mains avant et après les gestes, même après retrait des gants | Limite la propagation invisible des contaminations |
| Gestion des surfaces et textiles | Les objets proches du corps peuvent devenir indirectement contaminés | Nettoyage, désinfection, tri du linge et distinction propre/souillé | Sécurise la pièce, le matériel et les trajets de passage |
| Sécurisation des objets tranchants | Les piqûres et coupures sont des expositions majeures | Repérage et élimination correcte des objets piquants ou coupants | Évite les accidents les plus à risque |
| Transport du corps | Un mauvais transport peut diffuser des fluides sur le matériel et le véhicule | Conditionnement étanche si nécessaire, protection des points de contact, désinfection du matériel | Assure une prise en charge propre, digne et sécurisée |
| Information donnée à la famille | Les proches ont besoin d’être rassurés sans être trompés | Explications claires sur les gestes à éviter et les précautions prises | Réduit l’angoisse et favorise la confiance |
| Cas infectieux particuliers | Certaines maladies imposent des protocoles renforcés | Personnel formé, nombre limité d’intervenants, décontamination rigoureuse | Protège les proches et les équipes dans les situations sensibles |
| Coordination globale | Le risque se gère sur toute la chaîne, pas à une seule étape | Procédure cohérente du lieu de décès jusqu’au transport et au nettoyage | Offre une prise en charge maîtrisée de bout en bout |
FAQ
Les fluides biologiques après décès sont-ils toujours dangereux ?
Non. Ils ne présentent pas tous le même niveau de danger et le risque dépend surtout du type de fluide, de la cause du décès, du mode d’exposition et des gestes réalisés autour du corps. Les autorités sanitaires rappellent qu’un corps ne provoque pas automatiquement une épidémie, mais qu’un contact non protégé avec certains fluides ou surfaces souillées peut exposer à un risque réel.
Le sang est-il le fluide le plus risqué après un décès ?
C’est l’un des plus surveillés, car les précautions universelles demandent de traiter le sang humain comme potentiellement infectieux pour certains agents transmissibles par le sang. Le danger augmente surtout en cas de coupure, piqûre, projection ou contact avec une peau lésée ou une muqueuse.
Les selles et vomissements sont-ils aussi problématiques ?
Oui, ils peuvent l’être, surtout s’ils contaminent les draps, le sol, les mains, le matériel ou l’eau. Dans certains contextes, ils sont associés à des bactéries responsables de maladies diarrhéiques et à un risque de contamination environnementale si la gestion des souillures est insuffisante.
Un proche qui voit le défunt prend-il forcément un risque sanitaire ?
Pas forcément. Le risque des proches n’est pas le même que celui des professionnels qui manipulent directement le corps, les fluides ou les surfaces souillées. L’exposition devient surtout concrète en cas de contact direct avec des fluides, de gestes de manipulation, de blessure ou de contexte infectieux particulier.
Le corps d’une personne décédée peut-il contaminer toute une pièce ?
Il peut contaminer certaines surfaces ou certains objets proches si des fluides biologiques fuient ou ont souillé l’environnement, mais cela ne signifie pas qu’une pièce entière devient automatiquement dangereuse au même niveau partout. Le vrai enjeu est d’identifier les zones et objets exposés, puis de les nettoyer ou désinfecter correctement.
Les maladies infectieuses changent-elles vraiment les règles après décès ?
Oui, nettement. Certaines maladies, comme les fièvres hémorragiques virales, imposent des protocoles renforcés, du personnel formé, des EPI spécifiques et une décontamination rigoureuse. D’autres situations nécessitent aussi des précautions adaptées, comme certains décès liés au COVID-19 ou à la maladie de Creutzfeldt-Jakob.
Plus le temps passe après le décès, plus le corps devient-il contagieux ?
Pas au sens d’un risque épidémique général. L’OMS rappelle que la plupart des agents pathogènes ne survivent pas longtemps dans le corps après la mort. En revanche, le temps augmente souvent les fuites, les souillures et les difficultés de manipulation, ce qui peut accroître le risque de contamination des surfaces et des intervenants.
Les gants suffisent-ils pour se protéger ?
Les gants sont essentiels, mais ils ne suffisent pas seuls. La prévention repose aussi sur l’hygiène des mains, la protection contre les projections, la bonne gestion des objets tranchants, la limitation des manipulations inutiles et le nettoyage de l’environnement.
Pourquoi le transport du corps est-il si important dans la gestion du risque ?
Parce qu’un mauvais conditionnement peut entraîner des fuites, contaminer le matériel, le véhicule et les points de contact. Un transport bien organisé réduit les expositions directes et indirectes, protège les intervenants et contribue à une prise en charge plus digne et plus rassurante pour la famille.
Que doit retenir un client avant de choisir un prestataire ?
Il doit vérifier si le prestataire sait expliquer ses précautions de protection, sa gestion des fluides, sa méthode de nettoyage, son mode de transport et sa capacité à adapter ses protocoles à un contexte infectieux particulier. Un bon prestataire ne nie pas les risques, mais il sait les encadrer avec rigueur.